队列研究
【熟悉】定义、特点与类型
- 定义:暴露组、对照组,随访观察,比较发病率或死亡率差异。
- 特点:
- 属于观察性研究。
- 属于由因及果研究。
- 按照暴露与否分组。
- 类型:
- 前瞻性队列研究:观察时间从现在开始,追踪观察到将来某个时间节点,了解发病或死亡的情况。
- 回顾性队列研究:以过去某个事件为起点,收集基线和暴露数据,并按照当时人群对研究因素的暴露情况自然分为暴露组和非暴露组,追踪观察其从过去到现在发病或死亡情况,以研究暴露和疾病发生发展的关系。
- 双向性队列研究:在回顾性队列研究基础上,继续前瞻性追踪观察到将来某个时间。
- 优缺点:
- 优点:符合因果推断的时间和逻辑顺序,验证因果关系的论证强度高,可直接计算暴露组和对照组的发病率和死亡率,获得 RR 和 AR 等指标。一般不存在回忆偏倚,可以了解疾病自然史,能对暴露因素所致的多种疾病同时进行观察,从而获得一种病因与多种疾病的可能因果关系。
- 缺点:研究时间长,样本量和人力、物力投入大,容易产生失访偏倚。一般不适用于发生率很低又很长的疾病的病因和防治效果评价研究。
【掌握】队列研究的资料整理与分析
- 率的计算
-
累计发病率(CI):适用于研究对象人数较多且人口稳定、观察时间较短、资料完整且失访人数较少的情况。
-
发病密度(ID):适用于研究人群观察时间较长,研究对象不断增减,队列人群难以稳定时。
-
-
标化比:当研究对象数量较少,结局事件发生率比较低时,无论观察时间长短,都不应该直接计算率。
-
- 关联强度的估计
- 相对危险度(RR):表明暴露组发病或死亡的危险性为非暴露组的倍数。当 RR < 1 时,说明暴露因素是疾病的保护因素,RR > 1 时,说明暴露因素是疾病的危险因素,RR = 1 时,说明暴露因素与疾病无关。
-
-
估计总体变化范围:,其中
-
- 归因危险度(AR):表示暴露者中完全由某暴露因素所致的发病率或死亡率:
-
- 归因危险度百分比(AR%):表示暴露者中由暴露所致的发病率或死亡率占暴露着发病率或死亡率的百分比。
- 人群归因危险度(PAR):表示人群中该疾病的发病或死亡率与非暴露人群发病或死亡率之差。
- 人群归因危险度百分比(PAR%):表示人群中由于暴露所致的发病率或死亡率占人群总发病率或死亡率的百分比。
- 相对危险度(RR):表明暴露组发病或死亡的危险性为非暴露组的倍数。当 RR < 1 时,说明暴露因素是疾病的保护因素,RR > 1 时,说明暴露因素是疾病的危险因素,RR = 1 时,说明暴露因素与疾病无关。
【掌握】偏倚控制
- 选择偏倚:最严重和最常见的是失访偏倚。
- 信息偏倚。
- 混杂偏倚。
- 失访偏倚一旦产生,往往难以消除,因此应以预防为主,严格按照入选标准选择便于随访的人群。
【熟悉】疾病预后研究
疾病预后的概念及因素
- 概念:疾病发生后,对将来为发展为各种不同结局(痊愈、复发、恶化、伤残、并发症和死亡等)的预测或评估,常以概率表示,如治愈率、复发率、五年生存率等。
- 因素:反映想疾病预后的因素均可称为预后因素。
- 早诊早治
- 疾病自身特点
- 患者病情严重程度
- 患者身体素质
- 医疗条件
- 社会、家庭和其他因素
疾病预后研究的常用方法
- 描述性研究、病例对照研究、回顾性队列研究、前瞻性队列研究、临床试验等。
- 最佳方法:队列研究。
疾病预后中常用的结局指标
- 率相关指标
- 病死率:总患病人数中,因该病死亡患者所占的比例。
- 疾病别死亡率:某人群在一定时期内(通常为一年)因某病死亡人数所占的比例,一般以 1/10万或1/万为单位。
- 治愈率:接受治疗患者总人口数中治愈人数占该病的比例。
- 缓解率:接受某种治疗后,进入疾病临床消失期的病例数占总治疗病例数的百分比。
- 复发率:在一定时期内,治愈或缓解的病例中复发病例数占该病的比例。
- 致残率:
- 总生存率:从疾病临床过程的某一点开始,经过一段时间后仍存活的病例数占总观察病例数的百分比。一年生存率、五年生存率等。
- 无进展生存率:疾病经过治疗达到病情稳定后,未出现临床疾病进展或死亡的患者占接受治疗患者总人数的比例。
- 无病生存率:疾病经过治疗达到临床缓解后,无临床疾病复发或死亡的患者占接受治疗患者总人数的比例。
- 病死率:总患病人数中,因该病死亡患者所占的比例。
- 中位时间
- 中位生存时间:半数生存期。当累计生存率为 0.5 时所对应的时间,表示有 50% 患者可以活过这个时间。
- 中位无病生存时间:半数无病生存期。当累计无病生存率为 0.5 时所对应的时间。
- 中位无进展生存时间:指从规定的随访起始点开始,直至疾病进展或死亡的中位时间。
- 生存质量:ECOG 人体机能状态评分。
| 人体机能状态 | 定义 |
|---|---|
| 0 | 完全正常,无任何症状或体征 |
| 1 | 轻度症状,不需要卧床,生活可自理 |
| 2 | 卧床不超过 50% 的时间,生活可自理 |
| 3 | 卧床超过 50% 的时间,生活不能自理 |
| 4 | 卧床不起 |
| 5 | 死亡 |
预后研究的统计分析
- 生存率的计算
- 直接法:病例数多,没有失访,结果可靠,计算简单。
- 间接法:存在删失值(失访、死于其他疾病、观察到规定的随访截止时间仍存活)。方法包括 Kaplan-Meier 法、寿命表法等。
- 中位生存时间:使用生存分析计算中位数生存时间。
- 单因素预后因素分析:Log-rank 检验。
- 多因素预后因素分析:Cox 比例风险模型。
诊断试验
【掌握】诊断试验的定义
诊断试验是指应用各种实验技术、医疗仪器及其他手段对患者进行检查,以对疾病作出诊断。
【掌握】诊断试验研究的基本方法
- 确定金标准:“金标准”是指当前临床医学界公认的、诊断某疾病的最可靠方法,常用的“金标准”诊断方法有病理学检查、外科手术探查、特殊影像学诊断、基因诊断,也可采用公认的临床诊断标准。
- 选择研究对象:
- 病例组:各种临床类型和处于不同病程阶段的患者。比如轻、中、重型;早、中、晚期;典型或不典型等。
- 对照组:确未罹患该病的其他病例,尤其该包括易与该病混淆的病例。
- 估计样本量:
- 影响因素:敏感度(高敏感度用于试验筛选)、特异度(高特异度用于肯定诊断)、显著性检验水平()、容许误差()等。
- 敏感度和特异度在 20% ~ 80% 时,
- 敏感度和或特异度小于 20% 或 大于 80% 时,
【掌握】评价诊断试验评价指标概念及计算方法

- 真实性评价
- 灵敏度(真阳性率):
- 特异度(真阴性率):
- 假阳性率:1 - 特异度
- 假阴性率:1 - 灵敏度
- 似然比:
-
阳性似然比:
-
阴性似然比:
-
似然比的意义:
- 例如,+LR = 10,说明当诊断试验结果为阳性时,判定患病的可能性是不患病的可能性的 10 倍。
- 例如,-LR = 0.01,说明当诊断试验结果为阴性时,判定患病的可能性仅为不患病的可能性的 1/100。
-
- 预测值
- 阳性结果预测值:
- 阴性结果预测值:
- 预测值的意义:
- +PPV:阳性结果预测值为 90%,说明该试验结果为阳性时,患者确实患病的可能性为 90%。
- -PPV:阴性结果预测值为 90%,说明该试验结果为阴性时,患者确实不患病的可能性为 90%。
- 可靠性评价
- 符合率:又称一致率。是重复试验判定的结果相同的人数占受检人数的比例。
- Kappa 值:用于评价定性试验的可靠性。
- 假设场景:甲乙两位医生临床经验相似,通过阅读相同的骗子来诊断肝癌,共阅读 100 张 CT 片。
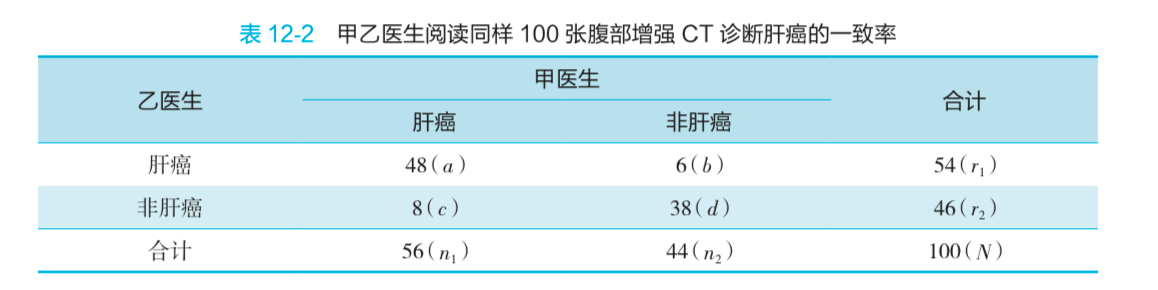
- 计算 Kappa 值:
- 观察一致率:
- 机遇一致率:
- 实际一致率:
- Kappa 值:
- Kappa 值的意义:在 0.4~0.75,有中到高度一致性;> 0.75,表示高度一致性。
- 假设场景:甲乙两位医生临床经验相似,通过阅读相同的骗子来诊断肝癌,共阅读 100 张 CT 片。
【掌握】诊断试验的评价标准
- 是否将诊断试验与标准诊断法(金标准)进行了同步盲法比较:最核心
- 研究对象的代表性如何
- 用金标准证实有病的病例组,另一组为用金标准证实无病的对照组。
- 病例组包括的患者:各种类型病例。典型/不典型,轻/中/重型,早/中/晚期等。
- 最有体现诊断价值:区分有病变的早期患者和易与该病混淆的其他疾病。
- 对照组则应当特别包括易与该病混淆的病例。健康的人群不应作为对照组。
- 样本量是否足够。
- 参考值选择是否合理。
- 是否同时评价了真实性和可靠性。
- 是否交代了诊断试验的具体步骤。
- 是否对联合试验进行了正确评价。
- 偏倚控制:选择偏倚、错误分类偏倚、测量偏倚等。
- 临床意义和适用性。